
Средата на бременността е най-красивото време. Бъдещата майка все още не е уморена от „интересното си положение“, но вече е успяла да се наслади на периода на чакане на бебето. През този период пада вторият планиран преглед, който се нарича скрининг за втория триместър. Включва ултразвукова диагностика и биохимичен кръвен тест. Какво може да покаже бебето на ултразвуково сканиране по това време и как да се дешифрира протокола за изследване, ще бъде разгледано в този материал.


Защо е необходимо това?
Ултразвуковото изследване през втория триместър е част от скрининга, чиято задача е да идентифицира повишените рискове от раждане на дете с генетични и други патологии и аномалии. Със заповед на Министерството на здравеопазването на Русия, проучвания, които се провеждат през първия и втория триместър, се считат за задължителни. Жените ги предават безплатно на консултация по местоживеене


Показателите, които получава лекарят за ултразвукова диагностика, се обработват с помощта на специална компютърна програма заедно с резултатите от кръвен тест, в който се определят хормони и протеини, чието ниво може да показва възможни патологии при детето и проблеми с раждането.
През първия триместър в кръвта се установява съдържанието на hCG и PAPP-A протеин, през втория се извършва т. Нар. Троен тест - hCG, естриол, алфа-фетопротеин.
Програмата „обединява“ данните, получени от два източника, анализира индивидуални рискове - възрастта на жената, наличието на лоши навици и хронични заболявания, фактите за наличието на генетични патологии в семействата на бъдещите майка и баща и дава резултат, който показва колко вероятно е дадена жена да има дете с Синдроми на Даун, Едуардс, Патау и други нелечими и дори фатални патологии


Скрининг за първи триместър, който се провежда от 10 до 13 седмици, считан за най-информативен. Второто проучване предоставя много по-малко информация за маркери на генетични патологии, но позволява на бъдещата майка да види сравнително порасналото си бебе на монитора на ултразвуков скенер, да разбере как се развива бебето, както и да изясни пола на детето. През второто тримесечие е най-лесно да се определи полът чрез ултразвуково сканиране.


Детето все още не е толкова голямо, че да се свие на бучка и по този начин да закрие гледката на интимните места, но не толкова малко, за да не вижда оформените гениталии.
Характеристика:
Времето за второто планирано ултразвуково сканиране не е толкова точно, колкото в случая на първото скринингово проучване. Министерството на здравеопазването препоръча изследването да се извърши в периода от 18 до 21 седмици. На практика тези термини могат да се изместват както нагоре, така и надолу. Често бременна жена се изпраща за скрининг в период от 16-17 седмици; периоди от 10-24 седмици също се считат за доста чести и популярни сред акушер-гинеколозите.

Не толкова отдавна те може да не са били изпратени за втори планиран ултразвук, ако първият скрининг показа резултати, които не предизвикват безпокойство за лекуващия лекар. Второто ултразвуково сканиране беше задължително за жени в риск - бременни жени на възраст над 35 години, жени, които вече са имали деца с генетични патологии и някои други категории бъдещи майки. Сега вторият преглед се извършва от всички без изключение, и следователно не се притеснявайте, ако лекарят даде направление за втори скрининг преглед.


Извършва се ултразвуково сканиране през втория триместър, за да се идентифицират:
броя на децата (случва се, че по време на първия преглед вторият плод не се вижда и се отваря за очите на лекаря само при втория преглед);
положението на трохите в матката, очакваното тегло, височина;
размерите на крайниците, главата, корема на бебето поотделно (развитието на всяка част от тялото е от голямо значение за определяне на пропорциите и характеристиките на развитието на бебето);


сърдечната честота на детето и структурните особености на сърцето му;
структурни особености на лицевите кости, гръдния кош, гръбначния стълб;
структурни характеристики на всички важни вътрешни органи - бъбреци, черен дроб, бели дробове, мозък);

количеството околоплодна течност (вода, обграждаща бебето);
степен на зрялост, дебелина и местоположение на плацентата;
състоянието на цервикалния канал, шийката на матката, наличие или липса на тонус на маточните стени.


Ако полът на бебето все още не е известен или резултатите от първия ултразвук са под съмнение сред родителите, сега е моментът да зададете на лекаря интересен въпрос за това кой „живее в корема“ - момче или момиче. Но трябва да знаете, че следователно определянето на пола не е включено в стандартния протокол за изследване лекарят има право да откаже това искане или ще трябва да платите за тази услуга. Много консултации официално включиха определянето на пола на бебето в списъка на платените услуги.

Самата процедура на ултразвуково изследване се извършва по трансабдоминалния метод - през коремната стена. Въпреки това, в някои случаи лекарят използва трансвагиналния метод. По-лесно е вагиналният сензор да получи по-ясен образ на бебето, ако майката има допълнително тегло, плътен мастен слой на корема, което затруднява визуализирането през перитонеума. Понякога се използват и двата метода за изследване наведнъж.
Диагнозата отнема около 10 минути и е безболезнено и напълно безопасно както за жената, така и за нейното бебе.


Подготовка за изследване
Ако преди първия ултразвук жената е била посъветвана да се подготви - да изпразни червата преди да посети лекарския кабинет, включително от натрупаните газове, тогава не е необходима специфична подготовка преди втория планиран ултразвук. Дори да има натрупвания на газове в червата, това няма да има никакъв ефект върху резултатите от ултразвука. Матката, която е нараснала по размер, изтласква чревните бримки на заден план.
Също така няма нужда да се пълни пикочния мехур.

Можете да ядете всичко преди проучването, но точно преди да влезете в ултразвуковата стая, една жена може да яде малко шоколадово блокче. Мъничък човек в нея бързо ще реагира на сладкиши и ще започне да се движи по-активно, което ще позволи на лекаря да оцени двигателните функции на бебето и да го изследва по-добре в различни проекции.


По споразумение с диагностика можете да вземете бащата на нероденото дете със себе си за втория ултразвук. На монитора на скенера го очаква нещо доста интересно, защото сега плодът се вижда ясно, можете да се възхищавате на профила му, да виждате ръцете и краката, пръстите, носа, устата, очните кухини, гениталиите. Ако ултразвукът се прави в 3D, тогава бъдещите родители дори ще могат да видят кой повече изглежда малкото дете.


След процедурата жената получава изследователски протокол, в който ще намери много съкращения и цифрови стойности. Не всеки лекар в консултация има възможност да каже на всяка бъдеща майка в процеса на диагностика какво означава този или онзи индикатор, за какво говори. Следователно ще трябва сами да разберете бъркотията от цифри и букви. Ние ще ви помогнем с това.
Декодиране на резултатите
Към втория триместър една жена вече беше отлично научила, че има период, който тя сама изчислява (от момента на зачеването), и има общоприет акушерски термин - обичайно е да се изчислява от първия ден на последната менструация. Лекарите на ултразвукова диагностика, както и акушер-гинеколозите, използват акушерски термини, поради което всички данни за съответствието на параметрите с определени термини са посочени по отношение на изчислението (ден на зачеването + около 2 седмици).


Фетометричните показатели на плода, които се гледат чрез ултразвук и са описани в протокола, включват следното.
BPR (бипариетален размер)
Това е разстоянието между двете теменни кости. Именно този показател се счита за най-информативен при определяне на точната продължителност на бременността през втория триместър. Ако не отговаря на срока, това може да е симптом на забавяне в развитието на бебето.

LZR (челно-тилен размер)
Това разстояние, което е сегментът между двете кости на черепа - челната и тилната. Този индикатор сам по себе си никога не се оценява и не казва нищо. Той се разглежда само във връзка с гореописания BPR. Заедно тези измервания показват гестационна възраст.


Таблица на BPD и HPR през втория триместър:
Ако размерът на главата се различава леко от нормата на показателите до по-малката страна, тогава това може да се дължи на конституционните характеристики на плода - майка и татко може да имат малки черепи. Ако обаче BPD или LHR изостават значително (повече от 2 седмици от действителния период), лекарят може да има въпроси относно развитието на детето - има ли забавяне в развитието, дали бебето има достатъчно хранителни вещества и витамини.

Намаляването на тези показатели често се случва при бременни жени, които, докато носят бебе, не могат да се сбогуват с лошите навици (алкохол, пушене), както и по време на бременност с близнаци или тризнаци. Съотношението на BPD към останалата част от плода е важно. Ако главата е намалена пропорционално и други размери също не достигат най-ниския праг на нормата, тогава можем да говорим както за конституционална характеристика (слабо дете), така и за симетрично забавяне на развитието.
Ако останалите параметри са нормални и само главата е намалена, ще бъдат предписани допълнителни изследвания, включително ултразвук в динамика, за да се изключат мозъчни патологии, микроцефалия и други аномалии.


Превишаването на горния праг на стандартните стойности, ако е симетрично на останалата част от размера на бебето, може да означава грешка при изчисляването на срока, например поради късна овулация или тенденция към голям плод. Асиметричното уголемяване на главата на бебето се нуждае от отделен преглед, тъй като може да се говори за воднянка на мозъка, за други нарушения на централната нервна система, които са причинили подуване на мозъка.
OG (обиколка на главата) и охлаждаща течност (коремна обиколка)
Размерът, посочващ обиколката на главата, е важен при оценката на развитието на детето. Гестационната възраст за този параметър не се изчислява отделно, OG се разглежда по отношение на BDP и LHR (главно за разбиране на пропорциите на главата). Главата на бебето расте най-активно през втория триместър и следователно този размер бързо се променя.


Таблица OG - втори триместър (средни норми и допустими отклонения):
Превишаването на нормата за отработените газове за 2 седмици или повече ще изисква допълнително изследване, тъй като това може да показва хидроцефалия. Леко превишение може да се дължи на грешка в изчисляването на акушерския срок. Намаляването на TG под допустимата норма за повече от 2 седмици показва вътрематочно забавяне на растежа, ако други параметри на тялото на детето също са намалени.
Ако само главата е по-малка от нормата, детето ще бъде изследвано за патологии в развитието на мозъка и централната нервна система.


Коремна обиколка е важен параметър, който помага на лекаря да изясни състоянието на детето, ако има съмнения за забавяне на развитието. Най-често през втория триместър има форма на забавяне, при която пропорциите на бебето не са симетрични. С други думи, не всички измервания показват намаляване. В този случай изоставащите стандарти се сравняват с коремната обиколка, за да се разбере дали има патологично изоставане, или тънкостта и малкият ръст е наследствена характеристика на конкретно дете.
Маса на охлаждащата течност през втория триместър:
Малко изоставане от средните стойности не се считат за патологични внимателното внимание на лекарите заслужава ситуация, когато обиколката на корема на бебето изостава от нормата с повече от 2 седмици. В този случай параметърът се сравнява с BPD, OG, LZR, както и с дължината на крайниците на бебето, а пъпната връв и плацентата също се изследват, за да се изключи кислородния глад и недостатъчното хранене на детето.
Отклонението само на този параметър, ако всички останали съответстват на гестационния период, не говори за нищо тревожно, просто бебетата през втория триместър растат спазматично и неравномерно.
Напълно възможно е след няколко седмици при извънредно ултразвуково сканиране (и той ще бъде назначен за повторна проверка на данните) „нормата“ да бъде посочена в колоната с охлаждащата течност.


Дължина на костта
В протокола за ултразвуково изследване тези размери са посочени както следва - DBK (дължина на бедрените кости), DCG (дължина на костите на пищяла), DCP (дължина на костите на предмишницата), DPC (дължина на раменната кост), DKN (дължина на носната кост). Всички тези кости са сдвоени, така че протоколът ще показва двойни цифрови стойности, например DBK - 17 вляво, 17 вдясно


Дължината на крайниците през втория триместър е маркер за генетични нарушения. Например, много нелечими синдроми (Патау, Корнелия де Ланге и други) се характеризират със скъсени крайници. Въпреки че, разбира се, никой няма да преценява нормите и отклоненията толкова еднозначно. Подозренията трябва да бъдат подкрепени с отрицателни резултати от първия скрининг, както и биохимични кръвни тестове.


Често отклоненията в дължината на сдвоените кости се наблюдават при момичетата, тъй като те се развиват с различно темпо и в повечето случаи имат по-миниатюрни параметри от момчетата, а таблиците, използвани от лекарите за проверка на ултразвукови данни, се съставят без оглед на пола.
DBK (дължина на бедрената кост) през втория триместър:
DCG (дължината на костите на пищяла) през втория триместър:
Дуоденум (дължина на раменната кост) и PrEP (дължина на предмишничната кост) през втория триместър:
Дължината на носната кост през втория триместър не е толкова важна, колкото по време на първия скрининг. Вече не може да се счита за маркер, показващ възможен синдром на Даун при дете. До средата на бременността носът на бебето има размера и пропорциите, които са заложени в него от природата и този размер е индивидуален. В някои консултации лекари вторият ултразвук дори не измерва носните кости, но просто посочете в протокола, че тези кости се визуализират или напишете, че костите на носа са нормални.
Независимо от това, бъдещите майки, които имат цифри в графата „Носни кости“ в ехографските протоколи, ще се интересуват да разберат колко „носово“ ще бъде детето им.
Средният размер на носните кости на плода през втория триместър:
Вътрешни органи, лице и мозък
Ако няма груби малформации при бебето, тогава диагностиците не навлизат твърде дълбоко в описанието на вътрешните органи на трохите. В получения протокол бъдещата майка ще може да види само списък: бъбреците са нормални, сърцето има 4 камери и т.н.
Ако се забележат патологии, тогава видът на откритата аномалия ще бъде посочен в съответната колона, например, формация от типа "киста" или "недоразвитие".


Оценявайки състоянието на мозъка, диагностиците отбелязват размера на лобовете, техните очертания, структурата на вентрикулите, размера на малкия мозък. Костите на лицето на 5-ия месец от бременността са добре оформени и лекарят може лесно да изследва очните кухини, да ги измери, да се увери, че горната и долната челюст на бебето са нормално развити, а също така да отбележи, ако има, цепнатини - така нареченото „цепнато небце“ и разцепена устна.
Когато изследва гръбначния стълб, лекарят ще оцени общото му състояние, ще го изследва за възможни цепнатини. Когато диагностицира белите дробове, лекарят ще отбележи степента на тяхната зрялост, през втория триместър обикновено е третият
Плацента
Местоположението на „детската седалка“ е от особено значение.Най-честото място е на задната стена, въпреки че предното изкълчване не се счита за аномалия. Местоположението на този временен орган, хранещ бебето влияе върху избора на тактика на раждането. Например, ниско положение или дислокация по предната стена на матката може да бъде предпоставка за назначаването на планирано цезарово сечение.
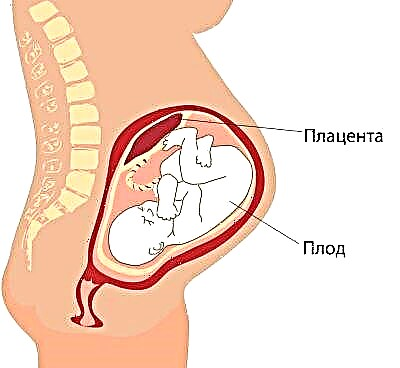
Ниска плацентация се установява, когато „мястото на детето“ се намира под 5,5 сантиметра от вътрешния фаринкс, но ако този временен орган припокрива фаринкса, в заключението се посочва, че има предлежание на плацентата. В никакъв случай това не трябва да предизвиква паника при бременна жена, тъй като с нарастването на матката плацентата може да се издигне по-високо и често това се случва вече към края на бременността и се потвърждава от ултразвуково изследване през третия триместър.


Освен местоположението, лекарят разкрива дебелината на „детската седалка“ и степента на нейната зрялост. Нормалната дебелина за средата на бременността се счита за 4,5 см. Ако плацентата се окаже по-дебела, се предписва допълнително изследване, тъй като такова увеличение на временния орган може да показва патологични процеси, например, развитието на Rh конфликт между майката и плода, както и някои генетични нарушения , вътрематочни инфекции.
Зрелостта на плацентата през втория триместър трябва да бъде нула. Ако лекарят го оцени като първи, може да става въпрос за преждевременното стареене на „детското място“, загубата на някои от неговите функции и потенциалната опасност за детето. В същото време дебелината също се променя - плацентата става по-тънка, обикновено с ранно стареене в средата на бременността, нейната дебелина се оценява на 2 сантиметра или по-малко.
Преди 30 седмици плацентата в идеалния случай трябва да бъде с нулева зрялост. От около 27 седмици тя може да стане първата, а от 34 - втората. С раждането този орган „остарява“ до трета степен.
Околоплодна течност (вода)
Прозрачността, наличието или липсата на суспензия, както и количеството вода, заобикалящо детето във феталния пикочен мехур, е от голяма диагностична стойност. Ултразвуковият протокол показва индекса на амниотичната течност, който дава индикация дали количеството вода е нормално. Многоводието и ниското ниво на вода може да показват, че бебето има патологии, възникнала е инфекция. Тези състояния задължително изискват медицинско наблюдение, поддържащо лечение и избор на правилната тактика за раждането.


Средни нива на индекса на амниотичната течност (AFI) през втория триместър:
Пъпна връв
Изследването на пъпната връв дава представа за това как бебето се снабдява с кислород и хранителни вещества, освен това патологията на структурата на свързващата "връв" може да показва възможни генетични патологии при детето.
Обикновено нормално здравата пъпна връв има 3 съда, две от които са артерии и една е вена. Чрез тях се осъществява обменът между жена и дете. Майката снабдява бебето с храна и кислород, а бебето „изпраща обратно“ ненужни метаболитни продукти, които се отделят през тялото на майката.


Недостатъчният брой съдове може да показва възможно развитие на синдром на Даун при дете, но не е задължителен маркер. Понякога отсъствието на една артерия в пъпната връв се компенсира от работата на друга артерия и детето се ражда здраво, макар и с намалено тегло.
Наличието само на един съд е признак на фетални патологии и тук се изисква подробно генетично проучване и инвазивна диагностика.


В заключение на ултразвука, бъдещата майка по този начин ще види броя на съдовете на пъпната връв, намерени от лекаря, както и знак, че кръвният поток през тях е нормален (или има намаляване на скоростта му).
Матка
Лекарят по ултразвук се интересува дали бременната има заплаха от прекратяване или преждевременно раждане. Следователно той оценява наличието или липсата на тонус на маточните стени. Ако една жена преди това е била подложена на цезарово сечение или други операции на гениталния орган, е необходимо да се направи оценка консистенцията на следоперативния белег.

Ако при него всичко е наред, тогава протоколът за ултразвуково изследване показва, че белегът няма особености и е посочена и дебелината на тъканта на белега. Характеристиките включват ниши, изтъняване на белега, което създава риск от разкъсване на матката и смърт на плода и майката.
Освен това се описва шийката на матката, състоянието на цервикалния канал. Това показва дали има заплаха от спонтанен аборт или преждевременно раждане.


Заключителна част
В последната част на протокола се посочва дали данните за фетометрия съответстват на акушерския термин. Размерът на плода позволява използването на няколко формули за изчисляване на очакваното му тегло. Действителното тегло може да се различава от тази стойност с доста голяма грешка. Теглото се изчислява от програмата, инсталирана в ултразвуковия скенер. Ако във вашата консултация е инсталирано оборудване от стар стил, може изобщо да няма такава точка в протокола.


Тегло на плода (средно) през втория триместър:
16-17 седмици - 50-75 гр.
18-19 седмици - 160-250 гр.
20-21 седмици - 215-320 гр.

22-23 седмици - 410-490 гр.
24-25 седмици - 580-690 гр.
26-27 седмици - 800-910 гр.
28 седмица 980-1000 гр.
Често срещани въпроси
След IVF
При жените, които забременяват с IVF, ултразвуковата диагностика се извършва малко по-често, така че през втория триместър те няма да имат втори, а четвърти или пети ултразвук. По отношение на такива бъдещи майки те се опитват да проведат изследване по-задълбочено, в заключение ще има информация, която не е въведена по време на стандартната процедура - определяне на скоростта на кръвния поток през маточните и плацентарните съдове. Важно е да се разбере дали бебето се справя добре „извън епруветката“.


Когато сте бременна с близнаци (тризнаци)
В този случай ултразвуковото изследване на втория скрининг предполага подробно описание на всеки от плодовете. Не се страхувайте, че параметрите на бебетата ще бъдат различни, защото двама или трима малки човечета не могат да се развиват по една и съща схема, въпреки факта, че те се носят от една и съща майка.


Невъзможност за определяне на пола
Ако лекарят на втория ултразвук не е успял да каже на родителите пола на бъдещото бебе, това не означава, че изследването е проведено зле. Това е рядко, но е възможно и това по време на прегледа бебето просто заемаше неудобна позиция за преглед или обърна гръб към сензора.
В този случай специалистът не може да гарантира точен резултат.





