Респираторни нарушения, при които бронхиалната проводимост е нарушена, води до развитие на бронхо-обструктивен синдром. При продължителен курс това състояние се превръща в астма.


Какво е?
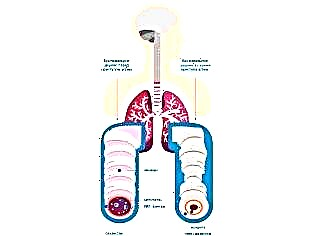
Няколко различни причини водят до развитие на дихателни нарушения. При бронхиална астма има повишена реактивност на бронхите към определени вещества, което води до развитие на бронхиална обструкция (запушване). Въздухът с разтворен в него кислород не преминава добре през стеснените бронхи. В резултат на това това води до нарушения във въздухообмена между кръвта, белодробната тъкан и околната среда.
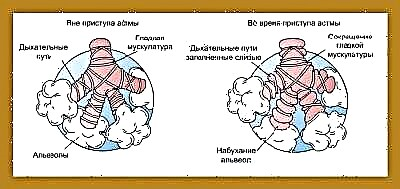
След излагане на различни провокиращи фактори възниква нарушение на бронхиалната проводимост. Това състояние се нарича бронхо-обструктивен синдром. Ако този процес продължи дълго време, тогава ходът на заболяването става хроничен. В този случай бронхо-обструктивният синдром се превръща в бронхиална астма.
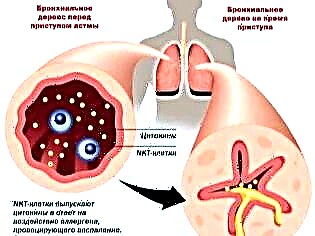
Според статистиката това заболяване се среща при 10% от децата. Момчетата боледуват по-често от момичетата. Пиковата честота настъпва на възраст 4-10 години.
Бронхиалната астма се среща не само в педиатрията. Възрастните също могат да се разболеят. Първите признаци на заболяването могат да се появят на всяка възраст.
Ходът на бронхиалната астма е вълнообразен. Периодите на обостряния се заменят с ремисии. Продължителността на спокойния период може да варира. Това зависи главно от състоянието на имунната система и наличието на съпътстващи хронични заболявания при детето. Отслабените малки деца имат много повече обостряния от децата, които се подлагат на редовна рехабилитация.
Рискови фактори
Различни провокатори могат да доведат до развитие на бронхиална астма. В някои ситуации действието на няколко провокиращи фактора наведнъж има по-изразен ефект, което води до персистиращ бронхо-обструктивен синдром.
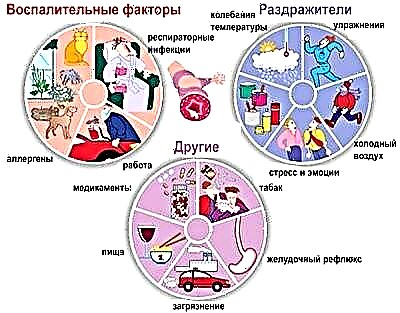
Сред най-значимите рискови фактори:
- Генетично предразположение. Ако някой от родителите има бронхиална астма, тогава рискът от болно бебе е 25%. В случаите, когато и баща, и мама са болни, рискът от дете с дихателна недостатъчност вече е 75%. Не във всички случаи генетичното предразположение води до развитие на болестта. Ако детето не е засегнато от други неблагоприятни фактори, то може да не развие болестта през целия си живот.
- Замърсен въздух. Децата, които живеят в близост до промишлени предприятия и фабрики, както и в близост до големи магистрали, имат по-висок риск от развитие на бронхиална астма. Най-малките частици от токсични продукти могат да останат във въздуха за дълго време. При контакт с лигавиците на горните дихателни пътища те лесно причиняват възпаление, което води до бронхиална обструкция.

- Прах и акари, които живеят в възглавници и одеяла. Тези на пръв поглед безобидни фактори често водят до развитие на постоянни симптоми на бронхиална обструкция. Най-малките акари са постоянно в контакт с кожата, причинявайки тежки алергии. В крайна сметка това води до тежки проблеми с дишането.
- Животни. Най-опасни са домашните любимци, които живеят у дома. Вълната, пухът и пърхотът от животни често се превръщат в източник на тежки алергични реакции. Тя се проявява не само с появата на специфични обриви по кожата, но се характеризира и с наличие на нарушено дишане.


- Хранителни продукти. Особено индустриално приготвена храна. В такива продукти има много синтетични добавки, оцветители и ароматни компоненти. Попадайки в стомашно-чревния тракт, те причиняват тежки алергични реакции. Това допринася за развитието на системни неблагоприятни симптоми: изкашляне на храчки и хрипове при дишане.


- Домакински химикали. Много синтетични продукти съдържат доста голямо количество различни парфюмни добавки и аромати. Те имат подчертан дразнещ ефект върху дихателните пътища. При продължителен контакт с такива продукти рискът от развитие на бронхиална обструкция при дете се увеличава многократно.
- Индивидуална чувствителност към билков цъфтеж. Обикновено пристъпите на бронхиална астма при това състояние имат ясна сезонност. Благосъстоянието на бебето се влошава през пролетта и есента. По това време цъфтят плевели и ливадни треви, както и различни дървета и храсти.
- Силна влажност и влага в помещението. Това състояние провокира развитието на плесени. Във влажни и влажни условия те растат и се размножават бързо. Големи колонии от плесенни гъби могат да причинят сериозни проблеми с дишането на вашето бебе.
- Инфекция с вируси и бактерии. В момента все повече лекари започнаха да регистрират индуцирана от вируса форма на бронхиална астма. При често болно дете с намален имунитет развитието на бронхо-обструктивен синдром често се превръща в последица от вирусна инфекция. Също така в някои случаи бактериалните инфекции водят до астматични нарушения на дишането.

- Поглъщане на тютюнев дим. Влиянието на пасивното пушене върху развитието на бронхиална астма е научно доказано. Ако един от родителите постоянно пуши в апартамента или стаята, където е детето, тогава рискът от развитие на бронхиална астма се увеличава значително.
- Силни физически натоварвания, водещи до изтощение. Прекомерното обучение, избрано неправилно, може да доведе до нарушено функциониране на имунната система. След продължителен стрес детето развива проблеми с дишането и задух.
Причини за възникване
Бронхиалната астма най-често се развива, когато детето първоначално има генетично предразположение. С допълнителното влияние на неблагоприятни фактори на околната среда ходът на заболяването се влошава и настъпва преходът в хронична форма.

Развитието на астматични дихателни нарушения се причинява от:
- Хранене с хипералергенни храни. Най-често това са: цитрусови плодове, шоколад, сладкиши, морски дарове, риба, мед и други. Поглъщането на алергенни продукти в организма води до развитие на алергична реакция. Може да се прояви по-специално и изразен синдром на бронхиална обструкция.
- Вдишване на замърсен въздух. Токсичните промишлени продукти и изгорелите газове имат токсичен ефект върху епителните клетки на горните дихателни пътища. Тези вещества причиняват силен спазъм на бронхите, което води до стесняване на лумена и нарушено дишане.
- Алергични заболявания. Често тези патологии са вторични и се развиват на заден план със съпътстващи хронични заболявания. Развитието на бронхиална астма се причинява от: персистираща дисбиоза, патологии на стомашно-чревния тракт, дискинезия на жлъчния мехур и хроничен хепатит.
- Употреба на лекарства без предварителна препоръка на лекар или избран неправилно. Всички лекарства могат да имат странични ефекти. Много от тях са способни да причинят постоянна бронхиална обструкция. Ако детето има генетично предразположение към бронхиална астма, това може да доведе до развитие на болестта.
- Тежка травматична ситуация или стрес. Отбелязани са случаи на развитие на болестта след преместване на ново място на пребиваване, развод на родители, както и смърт на близки роднини в ранна детска възраст. Силният стрес насърчава производството на увеличени количества хормони. Те причиняват стесняване на бронхите, което води до нарушено дишане.
- Неправилна терапия при хронични респираторни заболявания. Честите бронхити, особено тези с подчертан бронхообструктивен компонент, в крайна сметка водят до развитие на бронхиална астма. Ако детето често има кашлица и има настинка до 4-5 пъти годишно, тогава родителите трябва да помислят дали бебето има бронхиална астма.


Класификация
Всички форми на алергична астма могат да бъдат разделени на няколко групи. Тази класификация се основава на причините, които причиняват заболяването. Това разграничение е много важно в детската пулмология. Тази класификация помага на лекарите да предписват правилното лечение.
Като се има предвид водещата причина, бронхиалната астма може да бъде:

- Алергични. Развитието на тази форма на заболяването води до попадане на алергени в организма, провокирайки развитието на неблагоприятни системни прояви. При наличие на индивидуална свръхчувствителност към чужди вещества при бебето се повишава нивото на имуноглобулини Е. Тези компоненти водят до изразен спазъм на бронхите, което се проявява с появата на кашлица.
- Неатопичен. При тази форма на заболяването се появява спазъм в бронхите поради каквото и да е излагане, но не и алерген. Този тип астма се развива в резултат на силен стрес, хипотермия или в резултат на прекомерна и неправилно подбрана физическа активност.
- Смесени. Може да възникне в резултат на излагане както на алергични, така и на неатопични причини. Характеризира се с появата на множество симптоми. Ходът на заболяването обикновено е най-спокоен. Периодите на ремисия могат да бъдат доста дълги.
- Астматичен статус. Тази изключително опасна спешна медицинска помощ се откроява като отделна форма на бронхиална астма. В течение на живота на детето могат да се появят няколко от тези атаки. Това състояние е изключително сериозно, при което симптомите на дихателна недостатъчност рязко се увеличават. В този случай е необходимо спешно лечение.

Ходът на бронхиалната астма може да бъде различен. Това се влияе от няколко фактора едновременно:
- възрастта, на която бебето има първите признаци на заболяването;
- състояние на имунитет;
- наличието на съпътстващи хронични заболявания;
- регион на пребиваване;
- адекватността на избраното лечение.

Всички форми на заболяването могат да бъдат разделени на няколко групи, като се вземат предвид особеностите на тежестта:
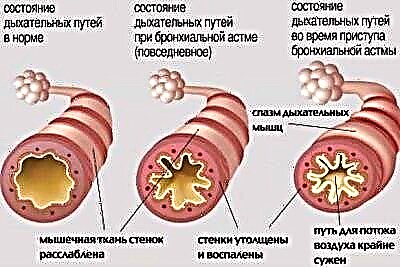
- С лек епизодичен ход. При тази форма функциите на външното дишане не се отбелязват. Пристъпите на нарушено дишане се появяват по-рядко от веднъж седмично. Безприпадъчният период може да бъде доста дълъг.
- С лек упорит ход. Характеризира се с появата на пристъпи на нарушено дишане няколко пъти през седмицата. Няма ежедневно влошаване на благосъстоянието. Когато настъпи атака, дишането се нарушава, появява се силна кашлица и задухът се увеличава. Спирометрията не показва никакви отклонения.
- С умерен курс. Влошаването на благосъстоянието се случва почти всеки ден. По време на подобни пристъпи сънят на детето се нарушава, а има и тежки дихателни нарушения, водещи до силен задух. При лечението на състоянието се изисква ежедневна употреба на бронходилататори. Спирометрията показва отклонения от нормата с 20-40%.
- С тежък курс. Те са опасни от развитието на няколко атаки за един ден. Също така, подобно влошаване може да се случи през нощта. Терапията с бронходилататори с кратко действие не носи изразен ефект. За да се контролира хода на заболяването, са необходими хормони. Спирометрията показва отклонение от нормалните параметри на дишането с повече от 40%.
Какво е бронхиална астма при деца, д-р Комаровски ще разкаже подробно в следващото видео.
Симптоми
Доста трудно е да се разпознае бронхиалната астма в началния етап. Доста често родителите вярват, че детето има само алергия или бронхообструктивен бронхит. В междинен период понякога дори опитен лекар често не може да определи астма при дете. По-нататъшното развитие на болестта се проявява чрез развитието на характерни неблагоприятни симптоми, които трябва да алармират родителите.
За бронхиална астма по време на обостряне е характерно:
- Задух. Той има експираторен характер. В този случай издишването е забележимо трудно. Можете сами да проверите задух у дома. Това се доказва от увеличаване на броя на дихателните движения в минута с повече от 10% от възрастовата норма.
- Кашлица с трудно отхрачване. Най-вече този симптом тревожи детето през деня. През нощта кашлицата намалява донякъде. Храчките при бронхиална астма са доста вискозни, "стъклени". Когато се опитва да го изкашля, детето може дори да развие болезненост в гърдите.
- Повишена сърдечна честота. Дори при липса на физическа активност, детето развива тахикардия. Този симптом обикновено се свързва с недостиг на въздух. Колкото по-изразено е, толкова повече броят на сърдечните удари се увеличава за една минута.
- Сухи хрипове при дишане. В тежки случаи такива дишащи звуци стават чути отстрани, без използването на фонендоскоп. Хрипове - предимно сухи и хрипове. Смята се, че при бронхиална астма „акордеон свири в гърдите“.
- Появата на боксиран звук по време на перкусия. Този метод се извършва за изясняване на диагнозата. При потупване с пръсти по гърдите се чува характерен звук, напомнящ на удряне на празна кутия. Появата на този симптом се проявява още в отдалечените стадии на заболяването и показва повишено пълнене на белите дробове с въздух.
- Липса на ефект от конвенционалните лекарства, използва се за премахване на кашлица. Само бронходилататори и хормонални агенти имат видим терапевтичен ефект. При алергична форма на бронхиална астма антихистамините имат подчертан ефект.

Симптоми на атака
- Благосъстоянието на детето по време на влошаване на болестта е силно нарушено. Хлапето става по-капризно, уплашено. Някои бебета, особено в първите месеци след раждането, започват да плачат, те искат повече ръце. Бебетата почти напълно губят апетита си, отказват да ядат.
- По време на пристъп детето има повишена експираторна диспнея. За да облекчи това състояние, бебето често заема принудителна поза. Той се навежда напред силно. Главата може да бъде леко отхвърлена назад.
- Често астматични бебета по време на атака опитайте се да сложите ръцете си върху стол или дори релса за легло. Такова принудително положение до известна степен улеснява отделянето на храчки и подобрява дишането.
- С тежка атака бебето показва симптоми на дихателна недостатъчност. Устните стават бледи и в някои случаи дори синкави. Ръцете и краката са студени на допир. Детето има парадоксален пулс. При това нарушение на ритъма броят на сърдечните контракции се променя по време на вдишване и издишване.
- Някои бебета се опитват да заемат седнало положение. Това им помага да дишат по-добре. Дори отвън е видимо участието на спомагателните дихателни мускули в дишането. Детето диша дълбоко и бързо. Състоянието се влошава от силна хакерска кашлица. В някои случаи това дори води до факта, че детето започва да плаче.
- След атаката бебето се чувства съкрушено. Някои деца не могат да се успокоят дълго време. Сънят им е нарушен. Продължителността на атаката може да варира. При късно използване на инхалатори може да се развие опасно и животозастрашаващо състояние - status asthmaticus. В тази ситуация е невъзможно да се справите с елиминирането на неблагоприятните симптоми у дома - необходима е линейка.

Как се проявява при кърмачета?
Курсът на бронхиална астма при бебе може също да протече по различни начини: от лека тежест до най-тежката. Кърмачетата често имат пристъпи на астма върху ферментирали млечни продукти и плесени. Хранителните алергии са на второ място по честота.
Обикновено първите симптоми на бронхиална астма при бебе се появяват на възраст до 5-6 месеца. По това време бебето започва да получава нови хранителни продукти като допълващи храни. Ако детето има индивидуална непоносимост или свръхчувствителност към дадено вещество, то може да развие симптоми на бронхиална обструкция.
Поразителен симптом на бронхиална астма при бебе е появата на кашлица. Хлапето започва да кашля денем и нощем. В някои случаи се присъединява задух. Дори докато е в леглото, без физическа активност, дишането и пулсът на детето се увеличават за една минута.
Бебетата започват да сучат лошо, ефективността на кърменето намалява. Такива деца отслабват и донякъде изостават от връстниците си по отношение на физическото развитие. Безшумният плач също е един от симптомите на бронхиална астма при бебе от първата година от живота. Детето става летаргично, лошо иска ръце. Някои бебета не заспиват добре и често се събуждат през нощта.

Диагностика
За да се постави правилната диагноза, просто вземането на анамнеза и изследването на детето от лекар няма да е достатъчно. За идентифициране на постоянна бронхиална обструкция са необходими допълнителни тестове и изследвания. Само провеждането на различни диагностични тестове ще помогне да се установи правилната диагноза.


За да диагностицирате бронхиална астма, ще ви трябва:
- Общ анализ на кръвта. Увеличаването на левкоцитите и умерената еозинофилия (увеличаване на броя на еозинофилите във формулата на левкоцитите) показват повишена алергизация. Такива промени са характерни главно за алергичната форма на бронхиална астма.

- Изследване на храчки. Откриването на специфични кристали Шарко-Лайден, намотки на Куршман, увеличаване на броя на десквамираните епителни клетки, както и повишено ниво на еозинофили показват наличието на постоянна бронхиална обструкция.
- Провеждане на проучване на съотношението на кръвните газове. При продължителен ход на бронхиална астма се наблюдава намаляване на съдържанието на разтворен кислород и леко повишаване на въглеродния диоксид. Такива промени показват наличието на изразена хипоксия или кислородно гладуване на клетките в тялото.
- Спирометрия. Отразява показатели на външното дишане. Оценката на принудителното издишване и общите показатели на белодробния капацитет помага да се идентифицира трайна бронхиална обструкция в тялото, което води до промяна в параметрите на дихателната функция на белите дробове. Намаляването на тези параметри се оценява като процент от възрастовата норма.
- Провеждане на тестове за скарификация. Те помагат да се идентифицират всички възможни алергени, които причиняват развитието на бронхиална обструкция при дете. Изследването се извършва само от алерголог. Тестът е възможен само за бебета над пет години.
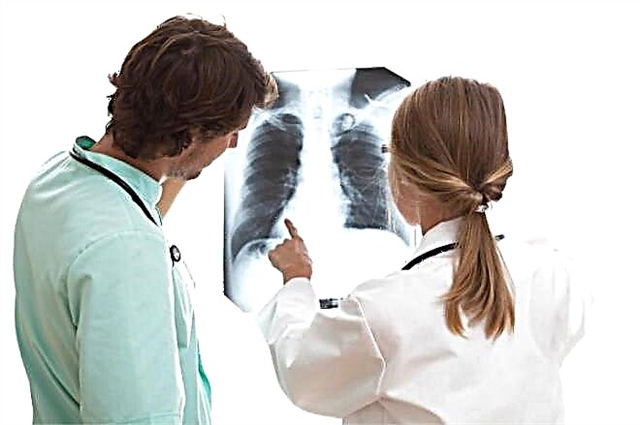
- Рентгенова снимка на гръдния кош. Помага да се установят вторичните признаци на бронхиална обструкция: повишена въздушност на белите дробове и промяна в диаметъра на големите бронхи.
- Бронхоскопия. Използва се в ограничени случаи, главно за диференциална диагностика, за да се изключат подобни заболявания, които се появяват, като бронхиална астма със симптоми на бронхиална обструкция.
Усложнения
Развитието на неблагоприятните ефекти на бронхиалната астма зависи от много фактори. Най-важният от тях е навременната диагностика и правилно предписаното лечение. При неадекватно подбран режим на терапия, детето може да изпита многобройни неблагоприятни последици от заболяването.
Сред най-често съобщаваните усложнения при бронхиална астма:
- Развитие статус астматик.
- Внезапна поява на симптоми остра дихателна недостатъчност.
- Спонтанен пневмоторакс... При това състояние настъпва разкъсване на капсулата, която покрива външната част на белите дробове. Това състояние обикновено се появява по време на тежка атака.
- Създайте шок... Развитието на остра дихателна недостатъчност води до рязък спад на кръвното налягане. Това състояние е изключително неблагоприятно и изисква спешно лечение и хоспитализация в болница.
- Пневмония... Появява се, когато бактериалната флора се присъедини към възпалителния процес. Характеризира се с доста тежък ход. За премахване на симптомите са необходими антибиотици.
- Емфизем на белите дробове... Развива се в астматици с опит. Характеризира се с повишено запълване с въздух на белодробната тъкан. В същото време дихателната функция на белите дробове е значително намалена, което води до появата на симптоми на дихателна недостатъчност.
- Формиране на сърдечно-съдова недостатъчност... Това е изключително неблагоприятно усложнение. Това състояние изисква назначаването на няколко вида лекарства наведнъж, включително сърдечни гликозиди.

Лечение
Според клиничните насоки за лечение на астма, терапията при различни форми на заболяването трябва да бъде поетапна. Съвременните медицински стандарти предвиждат постепенно предписване на лекарства.
Изборът на необходимите лекарства се извършва само след цялостен преглед на детето. Преди да изберете необходимите инхалатори или таблетки, трябва точно да идентифицирате формата на бронхиална астма и да определите тежестта на заболяването.
Дете с бронхиална астма се лекува от пулмолог. В случай на алергична форма, детето трябва да бъде показано на алерголог. Този лекар ще ви помогне да създадете по-персонализирано лечение въз основа на вашата имунна система.

Лечението в белодробна клиника се извършва само в трудни случаи. При лек курс редовното посещение на клиниката и амбулаторните консултации с лекари са напълно достатъчни.
Лечението на бронхиална астма включва няколко основни принципа:


- Назначаване на симптоматични лекарства. В този случай лекарствата се използват само по време на атака, за да се премахнат остро възникващите неблагоприятни симптоми на заболяването. Обикновено за тези цели се използват различни инхалатори.

- Избор на основна терапия. Тези средства вече са определени за постоянен прием. Те помагат за предотвратяване на нови атаки и подобряват хода на заболяването. Контролът на ефективността на лекарствата се извършва с помощта на спирометрия. Вкъщи специално преносимо устройство - пиков разходомер - е идеално за тази цел.
- Елиминиране на всички видове алергени от ежедневието. Спазването на хипоалергенна диета, използването на специално спално бельо и ограниченията за игра с меки играчки ще помогнат за предотвратяване на нови атаки и развитие на астма в състояние.
- Използване на специални овлажнители. Тези устройства спомагат за създаването на оптимален вътрешен климат. Твърде сухият въздух дразни дихателните пътища, причинявайки дихателни проблеми и нови пристъпи на астма.

- Използването на антитусивни и отхрачващи лекарства. Тези средства помагат за премахване на изразена хакерска кашлица. Ако детето няма алергии, са подходящи и лечебни билки: подбел, мащерка, невен и други. Билковите лекарства трябва да се използват само след консултация с лекар.
- Ограничаващи игри с животни. За малко дете с астма е най-добре да не създавате космати приятели у дома. Косата и пухът на животните могат да повлияят неблагоприятно на здравето на детето и да причинят нови припадъци.


- Редовно дезинфекционно лечение. Посещението на детето трябва да се почиства ежедневно. Не използвайте разяждащи и твърде агресивни химикали за това. По-добре е да изберете детергенти, които не съдържат изразени ароматни добавки. Най-добрият вариант са битовите химически продукти със специални маркировки за безопасност дори в детските стаи.

- Укрепване на имунната система. За това активните разходки на чист въздух, комплексите от ЛФК, дихателните упражнения, както и различни втвърдявания са идеални. Детето трябва да бъде добре закалено от най-ранните години от живота си. Темперирането трябва да бъде редовно. Комплексът от тези мерки ще помогне за укрепване на отслабения имунитет на бебето, което ще помогне за намаляване на пристъпите на астма в бъдеще.

Медикаментозна терапия
Като основно лечение се използват различни групи лекарства. Между тях:
- Мембранни стабилизатори на мастоцитите. Помага за намаляване на количеството провъзпалителни биологично активни вещества, които се появяват по време на алергично възпаление. Ефектът не идва веднага. Обикновено са необходими от 14 дни до няколко месеца, за да се постигне ефектът. Тези лекарства включват: Ketotifen, Kromogen, Kromohexane, Nedokromil, Intal и други.
- Антихистамини. Те помагат за премахване на отока от гладкомускулните клетки на бронхите. Това помага за подобряване на отделянето на храчки и намаляване на възпалението. Предписва се от алерголог. Подходящ за контрол на бронхиална астма: Suprastin, Loratadin, Zirtek, Claritin и други.
- Хормонални. Предписва се при тежка астма, както и в случаите, когато предишният режим на лечение е бил неефективен. Те имат подчертан противовъзпалителен ефект. Продължителната употреба може да предизвика нежелани реакции. Те могат да се предписват под формата на инхалатори или на таблетки (за тежки случаи).
За симптоматично лечение и премахване на неблагоприятни, остро възникнали симптоми на бронхиална обструкция се използват лекарства с бронхилитично действие. Те помагат за бързо премахване на бронхиалния спазъм и подобряване на дишането.
Тези средства се предписват като аерозоли, които се произвеждат под формата на различни инхалатори, дистанционни елементи и пулверизатори. Те помагат да се разпредели активното вещество възможно най-бързо и ефективно. Най-малките частици от лекарството достигат до бронхите за възможно най-кратко време. Обикновено ефектът се постига през първите 5 минути от момента на употреба.

Следните групи лекарства имат бронходилататорен ефект:
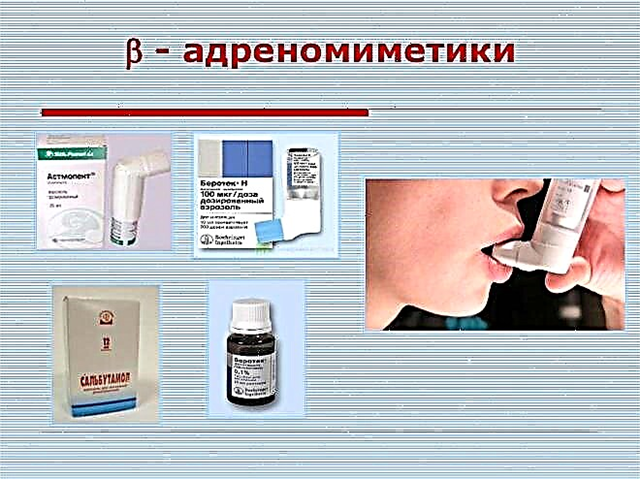
- Адреномиметици. Блокирайте адренергичните рецептори, които се намират на повърхността на бронхиалните клетки. Те могат да бъдат къси и удължени. Лекарствата на основата на салбутамол премахват бронхиалния спазъм за 5-10 минути. Foradil, Serevent и Valmax помагат за облекчаване на запушването на дихателните пътища за 10-12 часа.
- Антихолинергици. Те имат подчертан ефект. Може да причини системни странични ефекти. Кръвното налягане често е силно намалено. Те включват: Атропин, Атровент, Платифилин и други.
- Ксантини. Не лекарства по избор. Те се предписват само ако предварително избраната терапия е неефективна. Те често се използват в комбинирани схеми за лечение на бронхиална астма. Те включват: теофилини, еуфилин и други.
- Комбиниран. Комбинацията от антихолинергичен и адренергичен агонист ви позволява да постигнете бърз ефект и да го задържите дълго време. Те включват: Berodual, Ditek, Intal plus, Symbicort, Seretid и други. Предписва се за 1-2 инхалации на ден. При продължителна употреба може да се наложи коригиране на дозата или заместване с други лекарства.
Диета
Хранителната терапия играе важна роля при лечението на бронхиална астма. Диетата е от особено значение за алергичната форма. За да се предотврати появата на нови пристъпи на заболяването на детето, то трябва редовно да спазва хипоалергенна диета. Той е разработен от Съюза на педиатрите за лечение на различни заболявания, при които има тенденция към развитие на алергични реакции.

Бебетата, страдащи от бронхиална астма, трябва напълно да елиминират високоалергенните храни от диетата си. Те включват:

- Червено месо и птици.
- Тропически плодове.
- Зеленчуци и плодове в жълт, оранжев и червен цвят.
- Морски дарове и морски риби.
- Цитрусови.
- Пчелен мед.
- Шоколад.
- Сладкиши и газирани напитки.
- Произведена храна с високо съдържание на подправки, консерванти и оцветители.
При бебета с непоносимост към лактаза може да възникне пристъп на бронхиална астма след консумация на ферментирали млечни продукти и краве мляко. В такива случаи е по-добре да преминете към използване на козе извара и сирене. Тези храни ще бъдат по-безопасни за вашето астматично бебе.
Оптималната диета за дете с астма трябва да съдържа хипоалергенни протеинови храни, зърнени храни и достатъчно фибри. Подходящи протеини са: пилешки гърди, заек, пуйка (ако не сте алергични към пилешки яйца). За гарнитура можете да сготвите каша или картофено пюре или карфиол.
Всички зърнени храни могат да бъдат включени в диетата на децата. Ограничения могат да бъдат направени само с ечемик и овесени ядки в случай на непоносимост към глутен. Всички бели и зелени зеленчуци и корени са подходящи като фибри. Десертът може да бъде ябълки и круши. Опитайте се да изберете зелени сортове, отглеждани в района на пребиваване.


Предвестници на предстояща атака
Преди да започне силно внезапно влошаване на благосъстоянието, детето развива някои гранични симптоми. Наричат ги още „аура“. Преди развитието на астматичен пристъп, детето може да получи тежко кихане, възпалено гърло и хрема.
Тревожността на бебето нараства. В някои случаи дори паника. Поведението на детето може да се промени. Той става по-мълчалив, отказва да установи контакт. Много деца се опитват да бъдат в собствената си стая, тъй като това им носи повече спокойствие.
Появата на суха кашлица показва прехода на граничното състояние в реална атака. През следващите няколко часа всички симптоми се влошават. Кашлицата започва да расте и се появяват многобройни сухи хрипове, а задухът също се увеличава.
След няколко часа детето развива силен пулс и общата слабост се увеличава.

Спешна помощ при нападение
Родителите трябва да знаят какво да правят и как да помогнат на бебето си да се справи успешно с внезапно влошаване. За целта използвайте следните съвети и алгоритъм от действия:

- Не оставяйте детето си само, когато се появят първите признаци на влошаване. По-голямото бебе трябва да бъде попитано какво го тревожи и къде боли.
- Обърнете внимание дали детето е задъхано. За целта пребройте броя на вдишванията за една минута. Оценката на това е много проста: наблюдавайте движението на ребрата, докато дишате. Ако броят на вдишванията е повече от 20 на минута, това означава, че бебето има задух.
- Помогнете на бебето да влезе в удобна позиция. Избягвайте да поставяте детето си по гръб, ако дишането е неудобно. Тази ситуация може само да влоши развитието на атака.
- Осигурете въздушен поток. Ако в стаята е твърде задушно, отворете прозорец или прозорец. Опитайте се да предотвратите настинката на детето по това време.
- Използвайте препоръчания от Вашия лекар инхалатор за облекчаване на симптомите. Обикновено се използват лекарства за контрол на гърчовете, които имат бърз ефект. За това често се използват инхалатори на основата на салбутамол.
- Ако въпреки използването на лекарството, бебето продължава да има задух, има изразена цианоза на носогубния триъгълник и забележимо намаляване на кръвното налягане, тогава това е причина да се обадите на линейка.
- Не използвайте 3-4 или повече инхалации наведнъж в опит да постигнете ефект. Подобна нерационална употреба може да доведе само до развитие на опасно състояние, което изисква хоспитализация на бебето в болница. Големите дози адренергични агонисти блокират рецепторите, което допълнително пречи на бронхите да работят пълноценно. За да се премахне този ефект, може да се наложи интравенозно приложение на хормони.
Рехабилитация
Провеждането на рехабилитационни мерки в междинния период ще подобри хода на заболяването и също така ще повлияе значително на прогнозата. Ако бронхиалната астма е регистрирана при бебе за първи път и продължително време протича само с лек курс, тогава компетентната рехабилитация ще помогне практически да доведе до възстановяване, а в някои случаи дори да премахне диагнозата.
Мерките за рехабилитация включват:
- дихателни упражнения;
- масотерапия;
- физиотерапевтични техники (ултразвуково лечение, спелеокамери, фонофореза, хидротерапия, магнитотерапия, електрофореза с лекарствени бронходилататори и други);
- Спа лечение;
- набор от терапевтични физически упражнения.
Всички тези методи заедно помагат за постигане на изразен терапевтичен ефект. За да се постигне стабилна ремисия на бронхиална астма, рехабилитацията трябва да се извършва редовно, през целия период без обостряния. За всяко бебе се изготвя индивидуална схема на рехабилитационни мерки. Контролът на ефективността се оценява с помощта на спирометрия и други тестове.

Белодробни санаториуми
Укрепването на имунната система и санирането на бронхите са важни компоненти на основното лечение и рехабилитация на бронхиална астма. Почивка с дете в белодробен санаториум ще бъде отличен вариант за подобряване на здравето. Можете да отидете на почивка по всяко време на годината. Трябва да изберете санаториум, като вземете предвид профила на предоставяните услуги.


В Русия има много различни здравни комплекси, които лекуват и рехабилитират бебета с бронхиална астма. Обикновено те се намират в непосредствена близост до морето или сред красивите борови гори. Въздухът на такива места има подчертан терапевтичен ефект върху дихателната система. Ваучерите за белодробни санаториуми обикновено са проектирани за 21 дни.
Малки пациенти с увреждания поради бронхиална астма с тежка бронхиална обструкция могат да получат безплатно настаняване и лечение в такива здравни центрове. Обикновено ваучерите се издават всяка година. По време на лечението в санаториум показателите за външно дишане на детето се подобряват и имунитетът се възстановява.

Предотвратяване
За да няма детето нови пристъпи на болестта, трябва да се следват няколко прости препоръки:
- Редовно използване на правилно подбрани инхалатори за контрол на гърчовете.
- Спазване на хипоалергенна диета.
- Провеждане на ежедневно мокро почистване на детската стая.
- Внимателен подбор на спално бельо, матрак, възглавници и одеяла. Те не трябва да бъдат направени от материали, които могат да предизвикат алергични реакции при бебето.
- Прилагане на рехабилитационни мерки в интеркталния период.
- Елиминиране на всички възможни алергени от ежедневието.
- Редовни посещения при пулмолог и алерголог.